parto y nacimiento
 El parto humano, también llamado nacimiento, es la culminación del embarazo humano, el periodo de salida del bebé del útero materno. Es considerado por muchos el inicio de la vida de la persona. La edad de un individuo se define por este suceso en muchas culturas. Se considera que una mujer inicia el parto con la aparición de contracciones uterinas regulares, que aumentan en intensidad y frecuencia, acompañadas de cambios fisiológicos en el cuello uterino.
El parto humano, también llamado nacimiento, es la culminación del embarazo humano, el periodo de salida del bebé del útero materno. Es considerado por muchos el inicio de la vida de la persona. La edad de un individuo se define por este suceso en muchas culturas. Se considera que una mujer inicia el parto con la aparición de contracciones uterinas regulares, que aumentan en intensidad y frecuencia, acompañadas de cambios fisiológicos en el cuello uterino.
El proceso del parto humano natural se categoriza en tres fases: el borramiento y dilatación del cuello uterino, el descenso y nacimiento del bebé y el alumbramiento de la placenta. El parto puede verse asistido con medicamentos como ciertos anestésicos o la oxitocina, utilizada ante complicaciones de retraso grave de alumbramiento. Junto con la episiotomía (incisión quirúrgica en la zona del perineo), todo esto no debe hacerse nunca de manera rutinaria, ya que el parto más seguro es el que evoluciona espontáneamente y en el que no se interviene innecesariamente. En algunos embarazos catalogados como de riesgo elevado para la madre o el feto, el nacimiento ocurre por cesárea: la extracción del bebé a través de una incisión quirúrgica en el abdomen.
Existen diversas modalidades por la que nace el bebé al final del término del embarazo, o en algunos casos, antes de las 40 semanas o 9 meses de gestación:
Parto vaginal espontáneo
En el parto natural, el bebé nace cruzando por la vagina de la madre, siguiendo las indicaciones del profesional de salud, con la asistencia de poca tecnología o ninguna y sin la ayuda de fármacos. En la mayoría de los centros asistenciales el parto vaginal ocurre en una posición ginecológica, con la gestante en posición decúbito dorsal, es decir, acostada sobre su espalda y sus pies sostenidos a la altura de los glúteos con el objetivo de favorecer la comodidad del personal médico. Se conoce con el nombre de posición de litotomía, ha sido usada durante años como rutina en el nacimiento. Sin embargo, es una posición controvertida, pues el parto puede ocurrir naturalmente en posición vertical—por ejemplo agachada— en el cual la gravedad ayuda a la salida natural del niño. En la litotomía existe más probabilidad de descensos lentos, expulsivos prolongados, sufrimiento fetal y desgarros perineales maternos. Idealmente, el entorno de la madre en el momento del parto debería ser de tranquilidad, sin prisas, intimidad y confianza: luz suave, pocas personas y pertenecientes a su entorno íntimo, una posición cómoda elegida por ella, tal vez música o flores o aromas si a ella le gustan. También existe el parto en agua caliente, en el propio hogar, en hospitales o en centros privados.
Parto vaginal con fórceps
Ocasionalmente el parto vaginal debe verse asistido con instrumentos especiales, como el fórceps o pinza obstétrica que prensa la cabeza del recién nacido con la finalidad de asirlo y jalar de él fuera del canal de parto. Se indica con poca frecuencia en ciertos partos difíciles.
Parto abdominal
Cerca del 20% de los partos en países desarrollados como los Estados Unidos, se realizan quirúrgicamente mediante una operación abdominal llamada cesárea. No todas las cesáreas son por indicación médica en casos de partos de alto riesgo, un porcentaje de ellos son electivos, cuando la madre elige por preferencia que su bebé no nazca vaginal.
... ir al principio ... ir a inicio
síndrome pre-menstrual
¿Qué es el SPM?
El Síndrome Premenstrual, es el nombre que se le da a un grupo de síntomas que comienzan entre 7 y 14 días antes de que le venga su período, también llamado la menstruación. Los síntomas usualmente paran al poco tiempo de que le haya bajado la menstruación.
La mayoría de las mujeres sienten algún tipo de malestar antes de sus períodos. Pero si usted tiene SPM puede sentirse tan ansiosa, deprimida o incómoda que no va a poder afrontar los problemas en la casa o en el trabajo. Sus síntomas pueden ser peores algunos meses y mejores en otros.
Síntomas del SPM:
- Acné
- Hinchazón del estómago
- Estreñimiento
- Ataques de llanto
- Depresión
- Latidos del corazón acelerados
- Sentir hambre
- Sentirse irritable o tenso
- Sentirse cansada
- Sentirse ansiosa
- Dolor de cabeza
- Dolor en las articulaciones
- Experimentar cambios en el humor
- No sentir tanto interés por el sexo como antes
- Senos sensibles al tacto e hinchados
- Dificultad de concentración
- Tener dificultad para dormir
- Pies o manos hinchados
- Querer estar sola
- Aumentar de peso
¿Qué causa el SPM?
Nadie sabe con seguridad. Pero el SPM en parte parece estar ligado a cambios en el nivel de las hormonas durante el ciclo menstrual. El SPM no es causado por estrés ni por problemas psicológicos; sin embargo, éstos pueden empeorar los síntomas del SPM.
¿Cómo se diagnostica el SPM?
Se solicita que haga un seguimiento de sus síntomas con el calendario. Si sus síntomas siguen el mismo patrón cada mes, usted podría tener el SPM.
Es posible que necesite un exámen físico y hacerle unas pruebas para descartar otros problemas. Se preguntará también acerca de sus hábitos alimenticios y de ejercicio, acerca de su trabajo y de su familia.
¿Cómo se trata el SPM?
No existe cura para el SPM; sin embargo, comer una dieta saludable, hacer ejercicio con regularidad y tomar medicamento pueden ayudar. Se hablará con usted si necesita hacer cambios en sus hábitos alimenticios y de ejercicio. Se prescribirá algún medicamento dependiendo de los síntomas que usted tenga.
Para encontrar el tratamiento que funcione mejor en usted puede ser necesario probar más de un medicamento. Muchos medicamentos están disponibles sin prescripción médica, pero algunos requieren de ella. Los medicamentos que pueden prescribirse incluyen diuréticos, antidepresivos y píldoras para el control de la natalidad. Se están estudiando otros medicamentos para el SPM.
... ir al principio ... ir a inicio
citología ¿como? ¿cuando?
 ¿Qué es una Prueba de Papanicolau o Citología?
¿Qué es una Prueba de Papanicolau o Citología?
En nuestro país, tal como en muchos países de Latinoamerica, el cáncer cervicouterino es el tipo de cáncer más común en la mujer por lo que es importante que toda mujer este familiarizada con esta prueba.
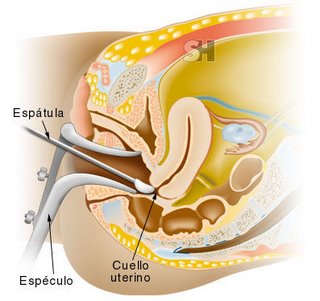
Una tinción de Papanicolau o Citología es un examen que el médico hace para buscar indicios de cáncer en el cérvix (cuello de la matriz). El cérvix es parte del útero (matriz). Durante una tinción de Papanicolau el médico toma una muestra de células de su cérvix para analizarla y examinarla. Para tomar la muestra el médico inserta un instrumento especial llamado espéculo dentro de la vagina. Esto ayuda a separar las paredes de la vagina de modo que pueda visualizar el cuello del útero y pueda tomar la muestra. Su médico le limpiará con cuidado su cérvix con un palillo de madera con algodón en la punta y luego le tomará una muestra de células con un cepillo pequeño, una espátula pequeña o un palillo con algodón en la punta. Esta muestra se pone en una lámina de vidrio y se manda a un laboratorio para evaluarse bajo un microscopio.
¿Para qué se evalúa la muestra?
Las células en la lámina se evalúan para detectar señas de que éstas están cambiando de células normales a células anormales. Las células atraviesan una serie de cambios antes de que se conviertan en cáncer. Una Citología puede mostrar si sus células están atravesando estos cambios mucho antes de que usted realmente tenga cáncer. Cuando el cáncer cervical se detecta y trata precozmente, éste no resulta mortal. Este es el motivo por el cual hacerse la Citología con regularidad es tan importante.
¿Qué significan los resultados?
Una Citología normal significa que las células de su cérvix están normales y sanas. Una Citología anormal puede indicar que existen cambios en las células de su cérvix:
- Inflamación (irritación). Esto puede ser causado por una infección del cuello de la matriz: inclusive por levaduras, por el virus del papiloma humano (VPH), por el virus del herpes o por muchas otras infecciones.
- Células anormales. Estos cambios se llaman displasia cervical. Estas células no son cancerosas, pero pueden ser precancerosas, lo cual significa que eventualmente podrían convertirse en cáncer.
- Señas más serias de cáncer. Estos cambios afectan las capas superiores del cuello del útero pero no van más allá de este.
- Cáncer más avanzado.
¿Con qué frecuencia debo hacerme una Citología?
Usted deberá hacerse su primera Citología cuando comienza a tener sexo, o a la edad de 18 años. Continúe haciéndose una Citología una vez al año hasta que haya tenido por lo menos tres muestras normales. Después de esto, usted debe hacerse una Citología por lo menos cada tres años a menos que su médico piense que usted necesita hacérselas más frecuentemente. Siga haciéndose el Papanicolau por el resto de su vida; incluso después de haber pasado por la menopausia.
Ciertas cosas la colocan en un nivel de mayor riesgo de tener cáncer cervical. Su médico las tendrá en cuenta al recomendarle con qué frecuencia se debe hacer la Citología.
Si usted es mayor de 65, hable con su médico acerca de la frecuencia con que usted necesita el Papanicolau. Si usted ha estado haciéndose Citologías con regularidad y si han sido normales, probablemente no necesita seguírselas haciendo.
¿Qué tan segura es la prueba?
No hay ninguna prueba que sea perfecta; pero la tinción de Papanicolau es una prueba fiable. Ésta ha ayudado a disminuir drásticamente el número de mujeres que mueren por causa del cáncer cervical. Algunas veces el examen tiene que repetirse pues no hubo un número suficiente de células para examinar en la lámina. El laboratorio le avisará al médico si esto ocurre.
¿Qué debo hacer antes de hacerme la prueba?
Planee que le tomen la muestra en un día en el cual no esté teniendo el período menstrual. No se dé duchas vaginales, ni use desodorante íntimo o tenga relaciones sexuales 24 horas antes de hacerse la prueba.
¿Qué sucede si mi Citología es anormal?
Si los resultados de su Citología son anormales su médico querrá hacerle otra Citología o querrá que se haga una colposcopia. Una colposcopia le permite a su médico ver su cérvix mejor y también tomar una muestra de tejido llamada biopsia. Su médico usará un instrumento llamado colposcopio que tiene una luz que ilumina su cérvix y aumenta el tamaño del área que él esta explorando y así puede tomar muestras de las zonas anormales. Su médico le explicará los resultados y hablará con usted acerca de las opciones de tratamiento.
... ir al principio ... ir a inicio
signos de embarazo y síntomas

Durante el embarazo experimentara una serie de cambios en su cuerpo y síntomas que están asociados con el embarazo. Estos mismos pueden ser normales mientras que otros no.
Es conveniente que lea atentamente esta página de modo que sepa que es normal o anormal durante el embarazo para evitar sobresaltos innecesarios o bien para prevenir alguna enfermedad o situación anormal.
Síntomas normales
Tener náuseas en las 12 primeras semanas
Debido a la presencia de las hormonas propias del embarazo, aparecerán síntomas digestivos no muy agradables como las náuseas y los vómitos. La ingesta de líquido frío, helados, vegetales frescos, mejora el síntoma. También comer aceitunas. Si persistieran más allá de las 16 semanas es conveniente consultar con el médico a fin de descartar algún otro problema asociado.
Tener estreñimiento y distensión después de comer
Por efecto de la progesterona, hormona que inhibe las contracciones del útero, también se disminuye el tránsito intestinal. En consecuencia es posible que se retrase la evacuación intestinal. Es conveniente ingerir alimentos ricos en fibra y cítricos. Si no es suficiente debes consultar al médico respecto de utilizar algún tipo de laxante.
Tener dolores tipo menstrual
Debido al crecimiento del útero, se perciben tirones en la parte baja del abdomen. Cambie de posición o recuéstese por 15 minutos y desaparecerán
Orinar frecuentemente
Debido a la compresión que ejerce el útero sobre la vejiga, su capacidad disminuye y en consecuencia se orina con mayor frecuencia. Si al momento de orinar tiene molestias como ardor o dolor debe consultar a su médico.
Tener calambres
Intentar estirar la zona dolorida, si es el pie llevar los dedos hacia arriba. Masajear con firmeza la zona dolorida Ingerir alimento rico en calcio (leche o queso) antes de dormir, o bien tomar el suplemento cálcico por la noche. Ingerir suplemento de magnesio. Mejorar la circulación de las piernas elevando los pies de la cama 20-25 cm
Tener desmayos
La falta de glucosa en la sangre, o la caída de la tensión arterial, son causa común de desmayos o mareos. Pueden mejorarse comiendo adecuadamente (5 o 6 comidas al día) o evitando permanecer mucho tiempo de pie o cambiar de posición en forma brusca. La falta de glóbulos rojos (anemia) puede ser causa de desmayos o aceleración del pulso o palpitaciones. Debe consultar con su médico ante la presencia reiterada de estos síntomas. Los desmayos pueden ocasionar caídas, por eso es bueno prevenirlos.
Tener insomnio
Evitar las bebidas estimulantes (café, té o mate), reemplazarlas por leche tibia; combatir el estrés con ejercicios de relajación y adoptar una posición cómoda para dormir (de costado con una almohada entre las piernas).
El tamaño del abdomen es pequeño... debo preocuparme?
No si su médico confirma que el bebé está creciendo correctamente. El tamaño del abdomen puede variar de mujer a mujer por la forma del cuerpo y la tensión de los músculos abdominales. Además, en una misma mujer, la forma y tamaño del abdomen puede variar de embarazo a embarazo.
Tener celulitis
Ese depósito de grasa es una reserva energética. En general se pierde durante la lactancia con una dieta adecuada y una rutina de ejercicios. Para la celulitis pueden usarse cremas especiales y masajes.
Sentir que falta la memoria
La falta de memoria de hechos recientes puede afectar a algunas embarazadas y esta relacionado con la falta de adecuado descanso o preocupaciones que pueden dar origen a falta de concentración. Intenta combatirla escribiendo las cosas, mejorando el descanso y pidiendo ayuda para solucionar hechos que te dan preocupación.
Tener picazón en el abdomen
Se debe al estiramiento de la piel del abdomen cuando la misma está pobremente hidratada. Basta con hidratar correctamente la piel. Si esta picazón se acompañara de alguna erupción debes consultar al médico.
Tener las piernas hinchadas
El peso del útero sobre las venas pelvianas produce una disminución en el retorno sanguíneo al corazón y por lo tanto retención de líquido en las piernas. Se debe evitar el permanecer de pie durante períodos prolongados o el estar sentada con las piernas cruzadas. Es conveniente elevar las piernas al momento de dormir, utilizar medias de descanso. Sin embargo el presentar hinchazón en cara o manos puede sugerir la presencia de preeclampsia por lo que se recomienda acudir al médico para una valoración más profunda.
Tener agitación al caminar
El diafragma esta elevado por el útero grávido y disminuye la capacidad de respirar profundamente. Si esto sucediera al más mínimo esfuerzo debe consultar con el médico.
Tener calostro
Es una secreción que sale del pecho e indica actividad de la glándula. Puede estar presente desde el embarazo temprano. No debe extraerlo porque se estimula la contractilidad uterina.
Tener dolor de espalda
Es un síntoma muy común en el embarazo en especial durante los últimos meses por lo que puede seguir las siguientes recomendaciones para disminuir las molestias: Dormir en cama dura, de costado, con una pierna estirada y la otra flexionada con una almohada entre ambas. Masajear la zona lumbar, tomar baños de inmersión con sales relajantes, nadar y sobre todo no aumentar excesivamente de peso. Para inclinarte, flexione las rodillas y no cargue pesos.
Tener aumento de la secreción salival y sudar
Es consecuencia de las hormonas circulantes durante el embarazo. Mantengase en lugares frescos y tome suficientes líquidos para estar bien hidratada.
Como podrá darse cuenta el embarazo implica una experiencia única en la vida por lo que es importante saber que muchos de los síntomas que presenta son normales, esto le permitirá tomar acciones que le ayuden a disfrutar su embarazo. Sin embargo ante cualquier duda con respecto a algún síntoma que presente no dude en consultar con su ginecólogo, el siempre tendrá la mejor respuesta para usted.
... ir al principio ... ir a inicio
infertilidad y sus causas
 La infertilidad es una condición que hace difícil o imposible que un hombre o una mujer tengan un hijo. Ambos hombres y mujeres pueden ser infértiles. Aproximadamente 1 en 10 parejas en Latinoamérica tienen problemas de fertilidad.
La infertilidad es una condición que hace difícil o imposible que un hombre o una mujer tengan un hijo. Ambos hombres y mujeres pueden ser infértiles. Aproximadamente 1 en 10 parejas en Latinoamérica tienen problemas de fertilidad.
Usted debe hablar con su médico sobre las posibilidades de que tenga problemas de fertilidad:
- Si usted y su pareja no logran un embarazo luego de haber tratado de concebir por 12 meses.
- Si usted es una mujer mayor de 35 años de edad que no queda embarazada luego de haber tratado por 6 a 10 meses. Las mujeres mayores de 35 años de edad pueden tener más problemas de fertilidad que las mujeres más jóvenes.
Causas
La infertilidad puede ser causada por muchas cosas, incluyendo:
- Problemas con la ovulación (la habilidad de una mujer para producir un óvulo)
- Problemas con el esperma del hombre (cantidad, calidad o ambas)
- Envejecimiento (la fertilidad declina a medida que los hombres y las mujeres envejecen)
- Las infecciones transmitidas sexualmente
- Otras infecciones del aparato reproductivo
- Condiciones genéticas
- Ciertas enfermedades crónicas, como la diabetes o la enfermedad de Hodgkin
- Daño a los órganos del aparato reproductivo como los causados por legrados, cirugías por miomas, etc.
- El fumar, tomar bebidas alcohólicas y usar drogas
- La exposición a la radiación y a ciertos químicos, como los pesticidas
- Tratamiento para el cáncer
Con frecuencia, las parejas tienen más de una causa para la infertilidad.
Diagnóstico y tratamiento
El médico realiza un examen físico completo, toma del historial médico y, a veces, ordena pruebas especializadas para ambos hombres y mujeres.
Cuando se encuentra la posible causa para la infertilidad, los tratamientos más comunes son:
- La medicación para la mujer para ayudar a que el cuerpo libere óvulos (ovulación).
- Realizar cirugía en el hombre o la mujer para reparar parte del aparato reproductivo. Por ejemplo, una mujer puede que tenga cicatrices en las trompas de falopio. Estas trompas llevan el óvulo al útero (matriz). Un hombre puede tener un problema que se le haga difícil al esperma a que circule normalmente. Condiciones como estas con frecuencia se pueden corregir con cirugía.
De acuerdo con la Sociedad Americana de Medicina Reproductiva, la mayoría de los casos (85 - 90 por ciento) de infertilidad son tratados con medicamentos o cirugía.
Entre los tratamientos más avanzados para la infertilidad se encuentran:
- Inseminación artificial o intrauterina, en donde se inserta el esperma del hombre o de un donante en el útero de la mujer.
- Tecnología reproductiva asistida, por el cual los óvulos de la mujer son extraídos quirúrgicamente, combinados con el esperma en el laboratorio, y luego son regresados a su cuerpo. La fertilización in vitro es el procedimiento de reproducción asistida más común.
Las parejas a veces escogen pedir a otra persona a que done óvulos, esperma o un embrión. (Embrión es la palabra que usa para describir el organismo humano desde la concepción hasta aproximadamente la semana 8.) Otras hacen arreglos con una mujer para que cargue el bebé por ellos. Estas opciones envuelven asuntos serios éticos y legales y se deben tomar con mucho cuidado.
Los riesgos a la salud de los tratamientos para la infertilidad
Los tratamientos para la infertilidad conllevan riesgos para ambos la mujer y el bebé. A veces los medicamentos pueden agrandar los ovarios de la mujer. La mujer puede sentir dolor, hinchazón, náuseas o vómitos. Si la condición empeora, puede ser que tengan que hospitalizar a la mujer.
La cirugía reproductiva y las técnicas de reproducción asistida pueden causar sangrado, infección o daños a los órganos o vasos sanguíneos.
Mellizos, trillizos y más bebés
Los medicamentos y las técnicas de reproducción asistida pueden resultar en una gestación múltiple. Los medicamentos pueden aumentar el número de óvulos que los ovarios de una mujer liberan. Esto aumenta la posibilidad de que una mujer tenga un embarazo múltiple.
Con los tratamientos de reproducción asistida, los embriones son creados en el laboratorio y luego son trasladados al cuerpo de la mujer. Los médicos por lo general ofrecen trasladar más de un embrión para aumentar la posibilidad de que una mujer de a luz a un bebé. Sin embargo, esta práctica aumenta las posibilidades de un embarazo múltiple.
Las mujeres embarazadas con más de un bebé tienen un riesgo más alto de desarrollar anemia, sangrado, diabetes gestacional, preeclampsia y, parto y nacimiento prematuro. Los bebés que nacen muy temprano tienen más probabilidades de desarrollar problemas de salud que otros bebés. Ejemplos incluyen los problemas respiratorios, las infecciones, problemas del desarrollo y parálisis cerebral. Las mujeres embarazadas con más de un bebé deben ser atendidas por un obstetra especializado en embarazos de alto riesgo.
Si tú y tu pareja tienen problemas de fertilidad te sugiero que acudan cuanto antes con un médico especialista en este tipo de problemas ya que en muchas ocasiones existe un tratamiento para su problema.
... ir al principio ... ir a inicio
cáncer de mama: pasos para encontrar abultamientos
 ¿Cómo puedo detectar el cáncer de seno temprano?
¿Cómo puedo detectar el cáncer de seno temprano?
La mejor manera de detectar abultamientos en las mamas (senos) es hacer tres cosas:
- Hacerse mamografías regularmente; por lo general, cada 1 o 2 años a partir de los 40 años de edad.
- Acudir al médico para una revisión especializada.
- Hacerse un auto examen de los senos cada mes.
Seguir estas recomendaciones le brinda una mayor probabilidad de detectar el cáncer lo más temprano posible. Encontrar el cáncer de mama temprano hace que el tratamiento sea mucho más fácil y efectivo.
¿Qué es una mamografía?
La mamografía es el estudio más eficiente para detectar el cáncer de seno en sus etapas iniciales; hasta dos años antes de que el abultamiento sea lo suficientemente grande para sentirse. Un mamografía es un tipo de radiografía especial de sus senos. La cantidad de radiación emitida por los rayos X de esta radiografía es muy pequeña y no hace daño.
Las mamografías pueden detectar el cáncer puesto que las zonas del seno con cáncer son más densas —es decir más gruesas— que la parte normal del seno. El radiólogo interpretara la radiografía para ver si muestra señas de cáncer o de otros problemas de los senos.
¿Cómo se hace una mamografía?
Su seno descansará sobre una superficie plana y la máquina de rayos x comenzará a comprimir lentamente sus senos hasta que sienta presión. Esta presión es necesaria para expandir su seno de modo tal que se pueda tomar una radiografía mejor. La radiografía toma tan solo uno a dos minutos y el proceso completo usualmente no toma más de 20 minutos.
¿Y las mamografías duelen?
Las mamografías pueden resultar incómodas sin embargo no toman mucho tiempo y si es realizada al poco tiempo de terminar su período menstrual le resultará menos incómoda. Puede que sus senos estén menos sensibles al tacto en este momento.
¿Con qué frecuencia debo hacerme una mamografía?
Las mujeres de 40 años y mayores deberían hacerse una mamografía cada año o cada dos años. Si usted tiene factores de riesgo para cáncer de seno, tales como que antecedentes familiares de cáncer de seno, su médico podría indicar una vigilancia más estrecha.
¿Con qué frecuencia deberá mi médico revisarme los senos?
Cada año o cada dos años comenzando a los 20 años. Hable con su médico acerca de cuándo es el mejor momento para hacer este tipo de revisión.
¿Con qué frecuencia debo revisarme los senos?
Usted debe revisarse los senos cada mes, comenzando a los 20 años de edad. Durante esta edad temprana, puede encontrar abultamientos pequeños, probablemente sean glándulas y conductos mamarios normales. Con el tiempo, usted se acostumbrará a saber cómo se sienten sus senos normalmente; de modo tal, que podrá detectar si le aparece un nuevo abultamiento.
Examínese los senos pocos días después de su período menstrual; cuando sus senos no están tan sensibles. Si usted ya no tiene períodos menstruales (menopausia), o si es muy irregular en su ciclo menstrual, examínese los senos el mismo día cada mes.
¿Cómo checo si tengo abultamientos?
Comience parándose frente a un espejo. Mírese los senos con los brazos a los lados, con los brazos levantados por detrás de la cabeza y con los brazos sobre las caderas y los músculos de su pecho flexionados.

Luego, acuéstese con una almohada por debajo de su hombro izquierdo. Coloque su mano izquierda detrás de su cabeza y palpe su seno izquierdo con las yemas de los tres dedos centrales de la mano derecha. Comience por el borde externo del seno y siga hacia adentro del seno con movimientos circulares pequeños, acercándose cada vez más al pezón con cada vuelta. Después de terminar de examinarse el seno, exprima suavemente el pezón y fíjese a ver si le sale alguna secreción del mismo.
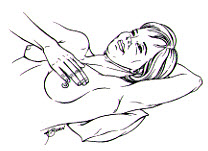
Haga lo mismo con el seno derecho con una almohada por debajo del hombro derecho 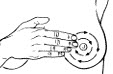
Asegúrese de incluir hacia arriba el área que llega hasta la clavícula y hacia afuera el área de la axila. Usted tiene ganglios linfáticos en esta área. El cáncer puede expandirse al tejido de los ganglios linfáticos.
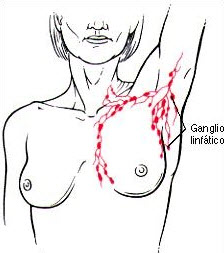
Cambios en sus senos que debe buscar
- Cualquier abultamiento nuevo; éste puede no ser doloroso o sensible a la palpación, sepa usted que la mayoría de las lesiones cancerosas no son dolorosas.
- Un engrosamiento inusual de sus senos
- Una secreción pegajosa o sanguinolenta que sale de los pezones
- Cualquier cambio en la piel de sus pezones o de sus senos tal como de fruncimiento (zona de piel similar a una cascara de naranja) o formación de hoyuelos.
- Un aumento inusual en el tamaño de un seno
- Un seno inusualmente más bajo que el otro
- Presencia de ganglios linfáticos crecidos.
Si usted detecta cualquiera de los cambios antes mencionados es necesario que acuda cuanto antes con su médico. Recuerde que la prevención y la detección temprana de una lesión cancerosa puede salvarle la vida.
... ir al principio ... ir a inicio
Todo lo que necesitas saber sobre la pildora de Emergencia
 ¿Qué es la Pildora de emergencia?
¿Qué es la Pildora de emergencia?
La Pildora de emergencia es una forma de control de la natalidad, sin embargo como su nombre es de “emergencia” y no debe de usarse de forma habitual. Usted puede usar este método si ha tenido sexo sin protección. Por ejemplo si su método regular de control de natalidad falla, como por ejemplo si el condón se rompe, si a usted se le olvida tomarse su píldora anticonceptiva o si tiene sexo sin usar ningún método para el control de la natalidad.
¿Cómo uso la Pildora de emergencia?
La Pildora de emergencia a veces mencionado como la "píldora del día siguiente" se toma en dos dosis. Usted puede comenzar a tomar este tipo de anticonceptivos inmediatamente después de haber tenido sexo sin protección. Entre más pronto lo tome, mejor funciona, pero usted puede tomar la dosis en un plazo de 120 horas (cinco días) después de haber tenido sexo sin protección. Deberá de tomar la segunda dosis doce horas después de la primera. Su médico le puede mostrar otras maneras de tomar este medicamento dependiendo del tipo de pastillas que usted use.
Existe varias marcas de píldoras que son sólo para contracepción de emergencia. La mayoría funciona de la misma forma y tienen una tasa de efectividad similar.
¿Cómo funciona la Pildora de emergencia?
Las píldoras que se usan para la Pildora de emergencia pueden prevenir que sus ovarios liberen un óvulo, que el óvulo sea fertilizado por el esperma o prevenir que el óvulo fertilizado se adhiera a la pared del útero. Las píldoras que se usan no pueden terminar un embarazo una vez que el óvulo fertilizado se ha adherido a la pared del útero por si solo.
Aunque los estudios no han podido demostrar que tomar hormonas mientras usted está embarazada pueda hacerle daño a su bebé si usted sabe que está embarazada no debe tomar píldoras de Pildora de emergencia.
¿Qué tan efectiva es la Pildora de emergencia?
Las píldoras para Pildora de emergencia pueden ser muy efectivas si se usan a tiempo. Si se usan en un término de 72 horas después de haber tenido sexo sin protección, sólo aproximadamente un 1 a 2 % de las mujeres quedan en embarazo después de usarla. Es importante recordar que estas píldoras funcionarán mejor cuando se toman lo más pronto posible después de haber tenido sexo sin protección.
Es importante recordar que usar este tipo de contracepción de manera regular es menos efectivo que los métodos continuos de contracepción, tales como la píldora anticonceptiva, el DIU o el diafragma. La contracepción de emergencia no debe ser su método de contracepción principal.
¿Qué efectos secundarios tienen estas píldoras?
Algunas mujeres pueden presentar nausea y vómitos después de tomar las píldoras. Esta sensación deberá desaparecer en un plazo de dos días. Su médico le puede dar medicamento que hará que usted se sienta mucho mejor.
Si usted vomita en un término de una hora después de tomar las píldoras probablemente necesite tomar otra dosis. Otras molestias comunes son el dolor de cabeza, sensibilidad mamaria e incluso leve sangrado. Hablé con su médico ante cualquier duda.
¿Quién puede usar la Pildora de emergencia?
Si está embarazada, tiene cáncer de mama o anteriormente se le han formado coágulos en la sangre, usted no deberá usar estas píldoras. Hable con su médico acerca de si la contracepción de emergencia es o no es apropiada para usted.
¿Cuándo debo comenzar a tomar nuevamente mi píldora anticonceptiva regular?
Después de que usted toma píldoras de Pildora de emergencia su período le puede venir antes o después de lo normal. Llame a su médico si no le viene el período en un plazo de 21 días después de tomar la píldora ya que podría estar embarazada.
Si su método regular para el control de la natalidad es el condón, espermicidas o el diafragma, usted puede volver a usarlos justo después de tomarse las píldoras.
Si su método regular para el control de la natalidad es la píldora, una inyección, el parche anticonceptivo, hable con su médico sobre cuándo debe comenzar a usarlos nuevamente.
... ir al principio ... ir a inicio
Disfunción sexual en las mujeres: ¿Qué puedo hacer si el sexo no me está satisfaciendo?
 ¿Qué es la disfunción sexual?
¿Qué es la disfunción sexual?
Los médicos llaman "disfunción sexual" cuando usted tiene problemas relacionados con el sexo. Tanto los hombres como las mujeres pueden padecerla. Existen cuatro tipos de problemas sexuales en la mujer:
- Trastornos del deseo: Cuando usted no está interesada en tener sexo o tiene menos deseo del que tenía anteriormente.
- Trastornos del despertar: Cuando usted no siente una respuesta sexual en su cuerpo o cuando no puede mantenerse excitado.
- Trastornos del orgasmo: Cuando no puede lograr un orgasmo o tiene dolor durante el orgasmo.
- Trastornos que causan dolor durante el sexo: Cuando usted tiene dolor durante o después de tener sexo.
¿Cuáles son las causas de la disfunción sexual?
Muchas cosas pueden causar problemas en su vida sexual. Los medicamentos, enfermedades (como la diabetes o la hipertensión arterial) el uso de alcohol o las infecciones vaginales pueden causar problemas sexuales. La depresión, una relación que no la hace feliz o el abuso presente o pasado también pueden causar problemas sexuales.
Usted puede tener menos deseo sexual durante el embarazo, inmediatamente después de dar a luz o cuando está dando pecho.
Después de la menopausia muchas mujeres sienten menos deseo sexual, tienen resequedad vaginal o dolor durante el sexo.
El estrés de la vida cotidiana puede afectar su capacidad para tener sexo. Estar cansada por un trabajo pesado o por el cuidado de niños pequeños puede hacer que usted sienta menos deseo de tener sexo. O usted puede estar aburrida por una rutina sexual que ha durado mucho tiempo.
¿Cómo sé si tengo un problema?
Hasta un 70% de las parejas tienen problemas sexuales en algún momento. La mayoría de las mujeres algunas veces tienen sexo que no disfrutan. Esto no quiere decir que usted tiene un problema sexual.
Si usted no siente deseos de tener sexo o si el sexo nunca la satisface usted podría tener un problema sexual. ¡La mejor persona para decidir si usted tiene un problema sexual es usted! Discuta sus inquietudes con el médico. Recuerde que todo lo que usted le dice a su médico es privado.
¿Qué puedo hacer?
Si el deseo es el problema, trate de cambiar su rutina usual. Trate de tener sexo a distintas horas del día o ensaye una posición sexual diferente.
Los problemas para despertar el deseo con frecuencia pueden mejorarse si usted usa una crema vaginal para la resequedad. Si usted ha pasado por la menopausia hable con su médico acerca de prescribirle estrógenos o de usar una crema con estrógeno.
Si usted tiene dificultad para lograr el orgasmo la masturbación le puede ayudar. La estimulación adicional con un vibrador antes de tener sexo con su pareja puede serle útil. Es posible que usted necesite frotarse o estimularse durante una hora antes de tener sexo. Muchas mujeres no tienen un orgasmo durante el coito. Si usted desea tener un orgasmo durante el coito usted o su pareja puede frotar suavemente el clítoris.
Si usted tiene dolor durante el sexo ensaye con posiciones diferentes. Cuando usted está encima tiene más control sobre la penetración y el movimiento. Vaciar su vejiga antes de tener sexo, usar cremas adicionales o tomar un baño de agua tibia antes de tener sexo pueden ayudar. Si aún tiene dolor durante el sexo hable con su médico ya que puede haber alguna causa orgánica que lo este condicionando. Si usted tiene una vagina estrecha trate de usar algo como un tampón de forma constante, esto puede ayudar a mantener su vagina relajada. Su médico puede hablarle más sobre esto.
¿Los medicamentos pueden ayudarle?
Si usted ha pasado por la menopausia o si le han removido el útero y los ovarios, o solamente estos últimos, tomar una hormona llamada estrógeno podría ayudarle con sus problemas sexuales. Si usted aún no está tomando estrógeno pregúntele a su médico si esta es una opción para usted.
Puede ser que usted haya escuchado que tomar sildenafil (Viagra) o la hormona masculina llamada testosterona puede ayudar a las mujeres con problemas sexuales. No ha habido muchos estudios sobre los efectos del Viagra o de la testosterona en mujeres, entonces los médicos no saben si estos medicamentos pueden ayudar o no. Tanto el Viagra como la testosterona pueden tener efectos secundarios graves, por lo tanto, su uso probablemente no vale la pena por el riesgo que ello representa.
¿Qué más puedo hacer?
Aprenda más acerca de su cuerpo y de la forma como éste funciona. Pregúntele a su médico acerca de cómo los medicamentos, enfermedades, cirugías, edad, embarazo o menopausia pueden afectar el sexo.
Practique ejercicios para "enfocarse en las sensaciones" en los cuales una pareja da un masaje mientras la otra dice lo que siente que le gusta y pide cambios (por ejemplo: "más suave" o "más rápido", etc.). Las fantasías pueden aumentar su deseo. Apretar los músculos de la vagina con fuerza y luego relajarlos puede aumentar su excitación. Trate de realizar actividades sexuales que no sean coito; tales como masajes, sexo oral o masturbación.
¿Y con respecto a mi pareja?
Hable con su pareja acerca de lo que a cada uno le gusta y lo que no le gusta, o de lo que desearía experimentar. Pídale ayuda a su pareja. Recuerde que su pareja puede no querer hacer algunas de las cosas que usted quiere experimentar. O usted puede no querer intentar hacer lo que su pareja desea. Ustedes deben respetar lo que les gusta y lo que no les gusta a cada uno. Esto ayuda a que usted y su pareja tengan una buena relación sexual.
... ir al principio ... ir a inicio
Infección por el virus del Papiloma Humano
 ¿Qué es virus del papiloma humano (VPH)?
¿Qué es virus del papiloma humano (VPH)?
Es un virus el cual pertenece a una familia de virus del cual se reconocen mas de 100 tipos deferentes (genotipos) los cuales son denominados con números (Ej. VPH 1, 16, 18, 31,etc). Solo algunos de estos 100 virus pueden estar relacionados con el cáncer cervicouterino, y otros con lesiones tipo verrugas en la piel o mucosas.
Es la enfermedad de transmisión sexual de mayor distribución a nivel mundial.
¿Cómo se adquiere?
El contagio es primordialmente sexual, también se lo puede adquirir por otras vías pero es poco habitual. Lo adquieren tanto hombres como mujeres y el condón solamente disminuye el riesgo de contagio pero es muy factible contagiarse aún con su uso.
¿Se puede saber cuando me contagié?
Es muy difícil poder saber cuando uno se contagia. El virus no tiene síntomas, por lo que puede estar infectado desde hace muchos años sin saberlo.
¿Cómo se detecta?
La detección del virus debe estar a cargo de un Médico especialista con experiencia en el manejo de diagnóstico y tratamiento del Virus del Papiloma Humano. Ginecólogo o Urólogo.
Existen varias pruebas para la detección:
- Papanicolau o citología: Es una prueba poco sensible y poco específica para detectar el VPH sin embargo puede detectar de manera precoz alteraciones en las células del cérvix. Su costo es Bajo.
- Colposcopía. Consiste en examinar el cerviz es poco sensible y poco específica pero puede aportar información importante y muy sugerente en caso de que exista una infección por VPH. Costo mediano
- Penoscopía. Muy poco sensible y muy poco específico. Costo mediano
- P16. Esta prueba detecta partículas del virus por lo que es sensible y específica. Costo mediano
- PCR. Altamente sensible (mas del 99 % de seguridad) y altamente específico (mas del 99 % de seguridad)
Es la única prueba que puede identificar el número del virus. Alto costo
¿Qué produce el VPH?
En la mujer algunos genotipos del virus se los asocia al Cáncer cérvicouterino (VPH 16,18,31, 32, etc).
Puede causar verrugas, condilomas, y otras lesiones en piel de la región anal o genital.
En el hombre prácticamente no causa mayores problemas salvo lesiones de piel anogenitales muy raramente lesiones dentro de la uretra y extremadamente raro se asocia a cáncer.
¿Se cura el VPH?
Como la gran mayoría de los virus no hay cura sin embargo hoy en día ya disponemos de una vacuna que permite proteger a mujeres y hombres de adquirir la infección por algunos serotipos del VPH, dado que son 100 serotipos diferentes del virus la vacuna solamente te protegerá contra 4 de estos, los cuales se asocian con más frecuencia al cáncer cervicouterino.
Es muy importante saber que si estas infectado con este virus necesitaras una vigilancia ginecológica muy estrecha y deberás realizarte la prueba de papanicolau cada año para detectar a tiempo cualquier alteración de las células de tu cérvix.
¿Cómo se previene?
Evitando las parejas sexuales múltiples.
Utilización del condón (aunque no previene por completo)
Existe una vacuna solamente para los virus 6, 11, 16, y 18. (los virus 6 y 11 se los relaciona con las verrugas, en cambio los virus 16 y 18 se los asocia con el cáncer cervicouterino)
¿Qué rol cumple el hombre?
Si bien el hombre prácticamente no desarrolla enfermedad es el principal vector en la transmisión del Virus del Papiloma Humano, por lo que debe activamente consultar para evaluar si está o no contagiado por el virus.
¿Si tengo el virus, me da cáncer?
No, primero hay que diagnosticar que numero de virus es el que tengo (esto solamente con la prueba del PCR) y luego ver si es de alto riesgo oncológico, se toman medidas de control estrictas para evitar que se llegue al cáncer.
Si no se hace un correcto diagnóstico y control, usted si podría desarrollar un cáncer.
... ir al principio ... ir a inicio
 El parto humano, también llamado nacimiento, es la culminación del embarazo humano, el periodo de salida del bebé del útero materno. Es considerado por muchos el inicio de la vida de la persona. La edad de un individuo se define por este suceso en muchas culturas. Se considera que una mujer inicia el parto con la aparición de contracciones uterinas regulares, que aumentan en intensidad y frecuencia, acompañadas de cambios fisiológicos en el cuello uterino.
El parto humano, también llamado nacimiento, es la culminación del embarazo humano, el periodo de salida del bebé del útero materno. Es considerado por muchos el inicio de la vida de la persona. La edad de un individuo se define por este suceso en muchas culturas. Se considera que una mujer inicia el parto con la aparición de contracciones uterinas regulares, que aumentan en intensidad y frecuencia, acompañadas de cambios fisiológicos en el cuello uterino.
 ¿Qué es una Prueba de Papanicolau o Citología?
¿Qué es una Prueba de Papanicolau o Citología?
 La infertilidad es una condición que hace difícil o imposible que un hombre o una mujer tengan un hijo. Ambos hombres y mujeres pueden ser infértiles. Aproximadamente 1 en 10 parejas en Latinoamérica tienen problemas de fertilidad.
La infertilidad es una condición que hace difícil o imposible que un hombre o una mujer tengan un hijo. Ambos hombres y mujeres pueden ser infértiles. Aproximadamente 1 en 10 parejas en Latinoamérica tienen problemas de fertilidad. ¿Cómo puedo detectar el cáncer de seno temprano?
¿Cómo puedo detectar el cáncer de seno temprano?



 ¿Qué es la Pildora de emergencia?
¿Qué es la Pildora de emergencia? ¿Qué es la disfunción sexual?
¿Qué es la disfunción sexual? ¿Qué es virus del papiloma humano (VPH)?
¿Qué es virus del papiloma humano (VPH)?